* Médico Residente. Posgrado de Obstetricia y Ginecología.
**Médico Cirujano.
DIRECCIÓN: Dr. Daniel Aguirre. Servicio de Ginecología y Obstetricia Hospital Universitario de Caracas, Caracas email: [email protected]
Posgrado de Obstetricia y Ginecología, Hospital Universitario de Caracas, Caracas
La enfermedad inflamatoria pélvica es un síndrome caracterizado por infección del tracto genital superior (útero, trompas y ovarios) y estructuras adyacentes (tejido celular pelviano y peritoneo). Se debe a una infección polimicrobiana, su principal vía de diseminación es la ascendente del tracto genital, también llamada canalicular (50 %), pudiendo existir otras vías de diseminación como la linfática, hemática y posterior a cirugías abdominales, específicamente del tracto intestinal. Se reporta una paciente de 20 años de edad, núbil, quien un mes previo a la consulta presenta dolor pélvico, cólico, no irradiado, sin atenuantes. La paciente presentó cuadro de apendicitis aguda (gangrenosa, perforada) un año y medio antes, con resolución vía laparoscopia. Al examen físico se encontró como hallazgo positivo al tacto rectal una tumoración de 6 x 6 cm de diámetro, dolorosa. El ecosonograma pélvico transabdominal reportó imagen en anexo derecho de 100 x 66 cm, anecoica con ecos finos en su interior, que deja reforzamiento posterior y con múltiples lóculos, que al Doppler reportaba índices de resistencia sugestivos de patología borderline, con marcadores tumorales normales. El hallazgo operatorio y de anatomía patológica fue el de absceso tubo-ovárico derecho.
Palabras clave: Enfermedad inflamatoria pélvica, absceso tubo-ovárico, tumoración parauterina.
Pelvic inflammatory disease is a syndrome caused by infection of the upper genital tract (uterus, oviduct, ovaries) and adjacent structures (peritoneum). The infection is polimicrobiane, and the lead way of dissemination is ascendant of the lower genital tract, also named canalicular (50 %), other ways of dissemination are lymphatic, hematogenous, and from abdominal surgery in the intestinal tract. We report a 20 year old, nubile, with colic pelvic pain of one month of evolution. She had one year before an abdominal surgery, laparoscopic apendicectomy, and the surgical found was a gangrenous appendix. In physical examination we found a tumor of 6 x 6 cm diameter, painful. In the pelvic ultrasound, tumor of 6 x 6 cm, anecoic, with a lot of locules, Doppler suggestive of borderline pathology. The definitive surgical and histopathology diagnostic was tubo-ovarian abscess.
Key words: Pelvic inflammatory disease, tubo-ovarian abscess, anexial tumor.
La enfermedad inflamatoria pélvica (EIP) es un síndrome caracterizado por infección del tracto genital superior (útero, trompas y ovarios) y sus estructuras adyacentes (tejido celular pelviano y peritoneo)(1). Su etiología se debe a infección polimicrobiana, siendo los principales gérmenes causales la Neiseria gonorreae y la Chlamydia trachomatis, debido a que su principal vía de diseminación es la ascendente del tracto genital, también llamada canalicular (50 %). Pueden estar involucrados otros gérmenes aerobios, anaerobios, Micoplasmas, Estreptococos, Escherichia coli, Haemophilus, Bacteroides, Peptoestreptococos, Peptococos, Actinomyces. Otras vías de diseminación como son: la vía linfática, hemática y posterior a cirugías abdominales, específicamente del tracto intestinal(2).
En 1869, se reporta el primer caso de absceso tubo-ovárico, en 1918 se describe posterior a una apendicectomía, en 1936 se presenta la primera serie de 42 casos y en 1976 se describe un caso de absceso tubo ovárico un año y medio después de una apendicectomía donde existía perforación intestinal(3).
Epidemiológicamente, se diagnostica en 1 millón de mujeres al año en Estados Unidos de América, aumentando el riesgo de dolor pélvico crónico, embarazo ectópico, e infertilidad por factor tubárico (15 % a 20 %), y representa unas 200 000 hospitalizaciones al año por esta enfermedad(4).
Existen múltiples factores de riesgo para presentar una enfermedad inflamatoria pélvica entre los que tenemos la edad, bajo estatus socio-económico, múltiples parejas sexuales o bien sea pareja masculina con múltiples parejas, maniobras instrumentales cervicovaginales, antecedentes de EIP, factores inmunológicos, y presentar vaginosis bacteriana (recordemos que la Gardnerella vaginalis, anaerobios son agentes causales de EIP, adolescencia, antecedentes de ETS, antecedente de apendicitis, diverticulitis, enterocolitis, cirugía vaginal, cistectomía, y salpingectomía(5).
Múltiples clasificaciones existen para la EIP. Según su evolución puede ser crónica y aguda; según se etiología en exógena y endógena; según su origen en primaria o ascendente y secundaria o por contigüidad; según estadios clínicos en fase I, II, III, IV; y según la laparoscopia en leve, moderada y severa(6).
Paciente de 20 años de edad, núbil, quien inicia su enfermedad actual un mes previo a la consulta, presentando dolor pélvico de moderada intensidad, tipo cólico, no irradiado, no atenuado con AINES. Como antecedente quirúrgicos de importancia figura la realización de apendicectomía laparoscópica el 31/1/2004 que demostró una apéndice gangrenosa, 150 cm3 de secreción purulenta en la cual se aisló E. coli. El abdomen era blando, depresible, levemente doloroso a la palpación de hipogastrio y fosa iliaca derecha, con ruidos presentes. Los genitales externos eran de aspecto y configuración normal, himen anular indemne. Al tacto rectal: esfínter tónico, ampolla rectal vacía, útero en AVF, de tamaño, forma y consistencia normal, en el anexo derecho se palpa tumor de 6 x 6 cm, doloroso a la palpación, anexo izquierdo no palpable.
El ecosonograma transabdominal realizado el 18/3/05, muestra: útero en AVF (dimensiones: AP:20 mm, T:38 mm, L:52 mm, de contornos regulares, ecopatrón miometrial homogéneo, interfase endometrial: 4 mm. (día de ciclo: 21). OD: Se evidencia imagen multiloculada de 100 x 66 mm con ecos finos en su interior que deja reforzamiento posterior (Figura 1). Se realiza Doppler el 4/4/05 que demuestra: patrón color tipo I, con señal vascular periférica con IR: 0,5, sugestivo de patología borderline. El Ca 125 reporta: 14,55 Ul/mL.
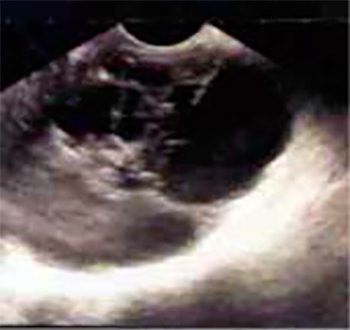
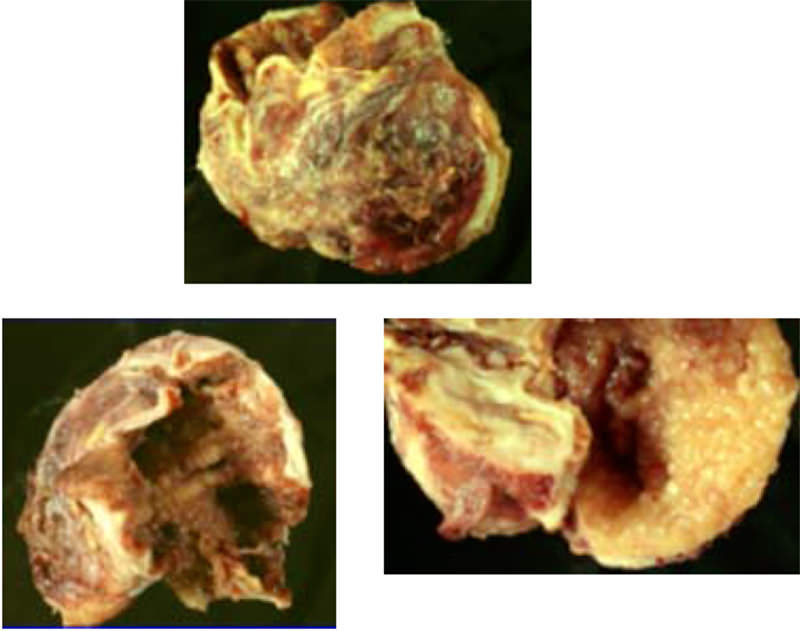
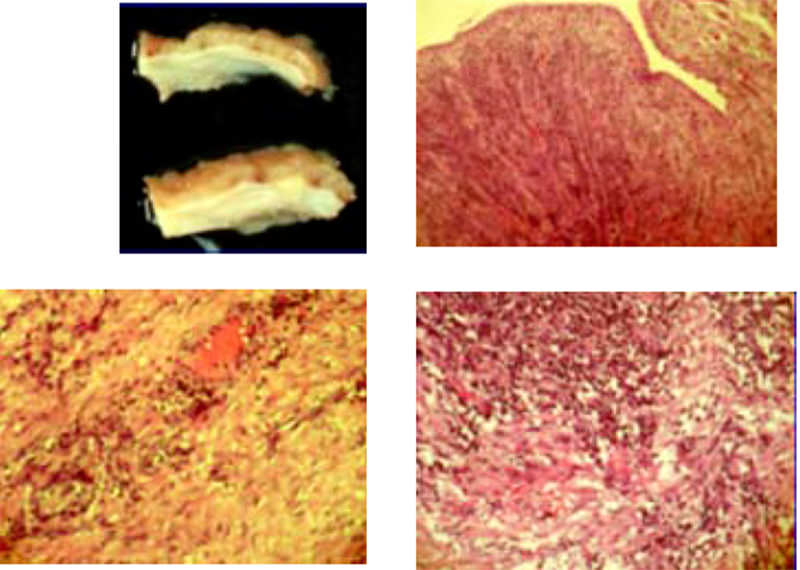
El 27/4/05 se realizó laparotomía ginecológica + biopsia extemporánea de lesión, demostrándose útero de aproximadamente 8 cm, de superficie regular, sin lesiones macroscópicas aparentes, ovario izquierdo de 2 x 2 cm, superficie blanca nacarada, regular, ovario derecho se aprecia tumoración de 10 x 8 x 3 cm de diámetro, superficie irregular, rojo-amarillenta, que a la manipulación se rompe drenando secreción purulenta a la cavidad abdominal (Figura 2). Se realiza salpingooforectomía derecha y se envía para su estudio histológico en la cual se aprecian excrecencias color amarillento y folículos primarios e infiltrado linfo-plasmocitario, concluyendo como absceso tubo-ovárico, inflamación crónica reagudizada severa y presencia de tejido de granulación (Figura 3).
La EIP es una condición ginecológica que carece de definición precisa, sin embargo, el término se utiliza para referirnos a inflamación causada por infección del tracto genital superior, incluyendo anatómicamente el endometrio, trompas, ovarios, miometrio, serosa uterina e incluso los parametrios y el peritoneo visceral, siendo la salpingitis o infección en las trompas uterinas la forma más común y característica de la enfermedad(7). La OMS lo define como síndrome clínico debido al ascenso y dispersión de gérmenes vaginales y/o cervicales hacia el endometrio, trompas, ovario y peritoneo sin relación con procesos obstétricos y/o quirúrgicos
Esta enfermedad representa un problema de salud pública, siendo los costos de la enfermedad y sus secuelas mayores a 4 billones de dólares por año en Estados Unidos de América. Incluso se estima un promedio de un millón de casos nuevos por año en este país.
En el 50 % de los casos es consecuencia de una infección ascendente del tracto genital inferior polimicrobiana; sin embargo, existe un 1 % de los casos que puede provenir de infección por contigüidad, en especial del tracto intestinal, entre ellos procedimientos como apendicectomías. Son pocos los casos descritos en la literatura de EIP en pacientes núbiles, en 1976 que describe un caso particular de absceso tubo-ovárico un año después de realizada una apendicectomía por apendicitis perforada, que se correlaciona con el caso expuesto.
Lo más impactante de esta enfermedad es que 1 de cada 4 mujeres que la padecen experimentan secuelas, entre ellas dolor pélvico crónico, infertilidad, mayor incidencia de embarazo ectópico y de nuevos episodios de EIP entre otras. El riesgo de embarazo ectópico aumenta 4 - 8 veces después de una EIP(7).
Los riesgos de infertilidad aumentan: 15 % de riesgo de infertilidad luego del primer episodio de EIP; 30 % de riesgo de infertilidad después de 2 episodios de EIP; 50 % de riesgo de infertilidad después de 3 o más episodios de EIP.
Es de suma importancia el conocimiento de los factores de riesgo para el desarrollo de esta enfermedad para poder establecer el diagnóstico clínico, paraclínico manejo y prevención de dicha enfermedad. Las mujeres que están en mayor riesgo de contraer esta enfermedad son las adolescentes, comienzo de actividad sexual a edades tempranas, con múltiples parejas sexuales, sin uso de métodos anticonceptivos de barrera, colocación reciente de dispositivo intrauterino o manipulación invasiva cervico-uterina (biopsia de endometrio, histeroscopia entre otras), y como es el caso de esta paciente, al no encontrarse ninguno de estos factores de riesgo investigar sobre cirugías abdominopélvicas recientes, en especial del tracto intestinal(2).
La CDC de Atlanta ha creado criterios para su diagnóstico entre los que tenemos 8: criterios mínimos: dolor uterino o anexial, dolor a la movilización del cuello. Criterios adicionales: temperatura oral >38.3 C, VSG elevada, PCR elevada, leucocitos evidenciados al microscopio, flujo mucopurulento cervical o vaginal y documentación de infección por Chlamydia o Neisseria. Criterios definitivos: biopsia de endometrio demostrando endometritis, ultrasonido transvaginal o resonancia magnética demostrando líquido tubárico con o sin absceso tubo-ovárico y hallazgos laparoscópicos compatible en EIP.
Con criterios de hospitalización bien definidos entre los que tenemos 8: diagnóstico diferencial dudoso, embarazo, falla al tratamiento vía oral, imposibilidad para cumplir tratamiento vía oral, enfermedad severa, toque del estado general y absceso tubo-ovárico.
El tratamiento puede ser médico y/o quirúrgico, su elección va a depender del estadio de la enfermedad, condición de la paciente, el curso clínico de la misma y si la paciente esta hospitalizada o es tratada de forma ambulatoria.
Por ser esta una enfermedad de tan alto impacto socio-económico y de salud para la mujer, debemos prevenirla, diagnosticarla a tiempo y elegir el tratamiento adecuado, y disminuir al mínimo la aparición de sus secuelas.