La Disección del Cuello tiene como objetivo la resección, de una manera sistematizada, del tejido céluloganglionar evidente, proveniente de un tumor primario (disección terapéutica) (1,2).
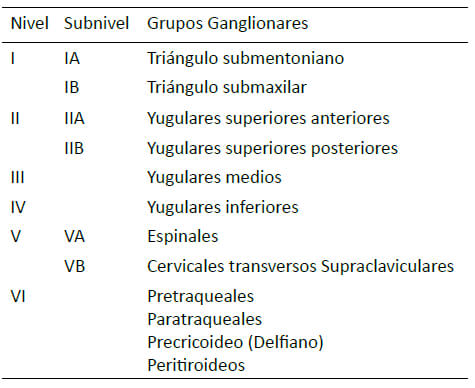
Desde el desarrollo de la disección radical descrita por George Crile, han aparecido numerosas modificaciones, a saber: En 1991 se propuso una clasificación para “estandarizar” los diferentes tipos de disecciones (3) con el objetivo de adecuar su uso y así universalizar los resultados, la cual fue actualizada posteriormente. Esta clasificación considera a la disección radical como el procedimiento básico para comparar con las otras linfadenectomías cervicales y está sustentada en la tipificación de los niveles ganglionares del cuello descritos por el grupo del Memorial Sloan-Kettering Cancer Center. Debido a que hay ciertas zonas dentro de estos seis niveles que pueden tener un significado especial, se ha introducido el concepto de los subniveles (ver los niveles y subniveles en la Tabla 1 y Figura 1.
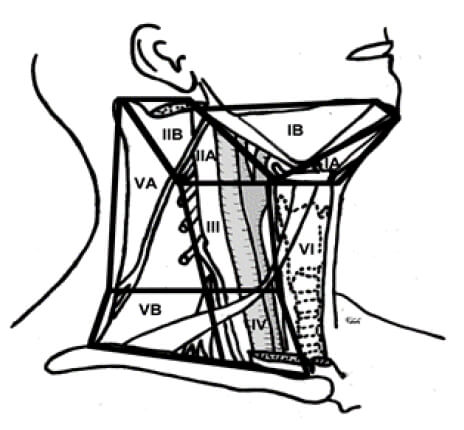
Un mejor conocimiento acerca de la diseminación linfática del cáncer de cabeza y cuello ha permitido racionalizar los grupos ganglionares y estructuras del cuello que deben ser incluidos al realizar una disección cervical. Así estas se han dividido en tres grupos: radical, radical modificada y selectivas. Inicialmente las selectivas se indicaron de manera electiva (para enfermedad subclínica) pero progresivamente y en determinados casos han demostrado su efectividad terapéutica (4,5). Las disecciones selectivas, por respetar estructuras anatómicas, acarrean menos morbilidad y deformidad.
En localizaciones como la rinofaringe, orofaringe, laringe e hipofaringe, los tratamientos que combinan radioterapia y quimioterapia se han convertido en procedimiento de elección para el carcinoma de células escamosas, de esas localizaciones, con buenas tasas de respuesta completa en el primario y en los ganglios linfáticos regionales.
La disección del cuello de rescate está indicada para la enfermedad ganglionar persistente después de la quimiorradiación. Usualmente se ha recomendado la disección radical, de cinco niveles, tomando en cuenta la presencia de diseminación extracapsular en el 70 % de los ganglios linfáticos y la existencia de grupos aislados de células tumorales en el 35 % de las muestras estudiadas (6).
Sin embargo una disección del cuello, inclusive una selectiva, después de la quimiorradiación no está exenta de riesgos relacionados con menor vascularización de los colgajos, alteración en la cicatrización de heridas y la fibrosis de tejidos blandos que conlleva a una mayor morbilidad (7,8). Entonces, ¿se puede realizar disecciones más limitadas y oncológicamente efectivas en estos casos?
Si bien, con el tratamiento primario con radioterapia y quimioterapia de los carcinomas de células escamosas de la orofaringe, laringe e hipofaringe se obtiene una respuesta clínica completa a nivel local y regional en una proporción importante de casos, la recaída regional es frecuente, difícil de rescatar y con mal pronostico. Brizel y col. propusieron que una disección planificada (la que se realiza a pesar de una respuesta regional completa) realizada de 4 a 12 semanas post quimioradioterapia, confiere una ventaja tanto en la sobrevida libre de enfermedad (75 % vs 53 % ) como en la sobrevida global (77 % vs 50 %) en pacientes con cáncer N2 / N3, con una morbilidad aceptablemente baja (9). Se encontró que el 35% de los especímenes tienen enfermedad residual que de otro modo era clínicamente indetectable (10).
Sin embargo, a lo largo del tiempo, la disección planificada ha sido un tema de manejo controvertido y actualmente se recomienda la tomografía computarizada por emisión de positrones (CTPET) realizada 12 semanas después de finalizar la quimiorradioterapia y utilizada para establecer la presencia de enfermedad local y regional posterior al tratamiento y así justificar la realización de una disección de cuello (11,12).
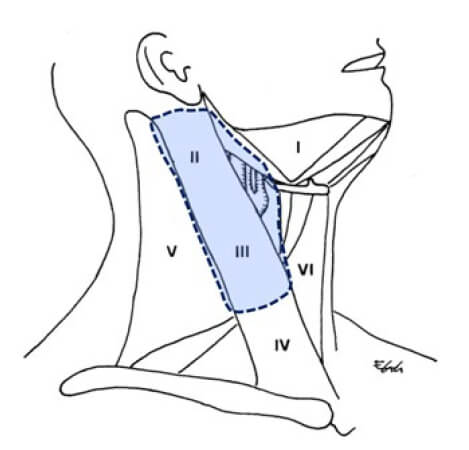
Ante la evidencia de que la combinación de quimioterapia y radioterapia podía tratar efectivamente la mayoría de los ganglios linfáticos enfermos, Thomas Robbins y colaboradores propusieron que podría ser factible realizar procedimientos de disección del cuello menos extensos y que produzcan menos morbilidad. Bajo esta premisa, no sería necesario resecar esos niveles de bajo riesgo, en pacientes con enfermedad residual clínicamente positiva confinada a 2 o menos niveles. Tal procedimiento se ha denominado disección superselectiva del cuello (ver Figura 2).
Estos autores, con el objetivo de determinar la eficacia de la disección cervical selectiva y superselectiva en pacientes con metástasis ganglionar residual o voluminosa tratados con cisplatino intraarterial y radioterapia concomitante, realizaron un estudio prospectivo con un total de 240 pacientes con carcinoma de células escamosas de cabeza y cuello en estadio III o IV. De este grupo total de 240 pacientes, se realizaron 106 disecciones en 84 pacientes que tenían enfermedad ganglionar voluminosa. Con una media de seguimiento de 58 meses, hubo fracaso regional en 11 (4,6 %) de 240 pacientes: en 2 (17 %) de los 12 que tenían disección radical de cuello modificada, en 3 (5 %) de los 65 que tuvieron disección selectiva, en ninguno de los 7 pacientes que tuvieron disección superselectiva, y en 6 (4%) de los 156 que no fueron disecados. Las tasas de supervivencia general y metástasis a distancia no fueron significativamente diferentes entre los 3 subgrupos de disección de cuello (13).
Para determinar si la disección superselectiva es una cirugía de rescate efectiva para pacientes con adenopatía residual de un solo nivel después de quimioterapia y radioterapia, se realizó un estudio en 177 pacientes (239 hemicuellos) con enfermedad N+. La respuesta clínica a la quimiorradioterapia inicial en cuanto a la enfermedad ganglionar fue la siguiente: respuesta completa en 89 pacientes (50 %), respuesta parcial en 81 pacientes (46 %), enfermedad progresiva en 4 pacientes (2 %) y 3 pacientes no evaluables (2 %). De los pacientes con respuesta parcial, 54 pacientes (57 hemicuellos) se sometieron a una disección de rescate convencional (de 5 niveles) y se realizaron comparaciones entre los hallazgos clínicos preoperatorios y el resultado de anatomía patológica después de este procedimiento. Solo 2 de los 54 pacientes tenían evidencia de enfermedad patológica que se extendía más allá de un solo nivel: uno tenía enfermedad en un nivel contiguo y el otro tenía enfermedad en un nivel no contiguo. El uso de una disección superselectiva con la resección de solo 2 niveles contiguos habría abarcado la enfermedad conocida en todos menos 1 paciente. Esto demostraba que la disección superselectiva sería factible después de quimiorradioterapia en pacientes con enfermedad ganglionar persistente limitada a 1 nivel (14).
Se realizó un análisis retrospectivo en 2 instituciones para evaluar la eficacia de la disección superselectiva. Se practicaron 35 disecciones en 30 pacientes después de quimiorradiación. Luego de una mediana de seguimiento de 33 meses, no hubo recurrencias en el cuello con una sobrevida específica de la enfermedad proyectada a 5 años del 60 % (15).
Además, la tomografía computarizada suele ser de ayuda para identificar de manera confiable los niveles que no requieren disección, permitiendo una adecuada indicación de la disección superselectiva de uno o dos niveles contiguos (16).
Se ha establecido que una disección selectiva de cuello debidamente indicada puede lograr los mismos resultados oncológicos que disecciones más extensas. Existe evidencia que sugiere que la disección superselectiva sería oncológicamente adecuada para el tratamiento electivo del cuello clínicamente N0 (17).
Inicialmente, en un estudio retrospectivo de 164 pacientes tratados por cáncer de laringe glotico con disección de cuello clasificado clínicamente como N0, se encontraron metástasis ocultas en el 7% del nivel IIa, 2,4% del IIb, 4,2% del III y 2,7% del IV. Esto mostraba que la afectación de nivel IIb o IV es infrecuente y que la disección superselectiva (IIa, III) pudiera estar indicada en tumores T1/T2 N0 (18).
En un estudio prospectivo de 68 pacientes con carcinoma de células escamosas de laringe supraglótica y cuello N0 que fueron sometidos a tratamiento quirúrgico de la lesión primaria y disección superselectiva (niveles II y III) se encontró una tasa de metástasis oculta del 30,9 %. En ninguno de los especímenes de la disección (niveles II y III) se encontró metástasis en el nivel IIB, ya sea en el cuello ipsilateral o contralateral, concluyéndose que la disección superselectiva resecando los ganglios linfáticos en los niveles IIA y III es adecuada y que los ganglios linfáticos del nivel IIB pueden dejarse sin disecar para disminuir la disfunción del nervio espinal accesorio y reducir el tiempo operatorio (19).
También, en un ensayo clínico aleatorizado en el que se incluyeron 20 pacientes con lesiones T1 a T3 de cavidad oral y cuello N0 se les realizó una disección selectiva (n = 10) o una disección superselectiva (n = 10). Los resultados mostraron una menor morbilidad del hombro y una mejor calidad de vida para la disección superselectiva, así como una menor recurrencia locorregional, lo que apoya la seguridad oncológica del procedimiento (20).
Si bien las disecciones electivas laterales usualmente no están indicadas en el carcinoma papilar de tiroides, se realizó un estudio para evaluar la eficacia y seguridad de la disección superselectiva para pacientes con sospecha clínica de metástasis de ganglios linfáticos no confirmada por biopsia. Esto se realizó en 34 pacientes y se confirmó enfermedad metastásica en el 38,2 % de los pacientes con ganglios linfáticos indeterminados identificados por TAC y/o ecografía preoperatoria. La mayoría de los ganglios linfáticos estudiados se ubicaron en el nivel IV y no hubo recurrencia durante un seguimiento medio de 31,6 meses. Se recomendó la disección superselectiva en pacientes con ganglios linfáticos laterales del cuello clínicamente sospechosos (21).
Cuando la disección del cuello es necesaria para una enfermedad persistente o recurrente después de tratamiento primario con radioterapia y quimioterapia en el carcinoma de células escamosas, estudios recientes han demostrado que la disección selectiva o superselectiva puede producir resultados terapéuticamente equivalentes a los obtenidos con procedimientos más extensos, con la ventaja de una menor morbilidad.
Existe evidencia de que los pacientes con carcinomas de células escamosas de la cavidad oral N0 pueden ser candidatos a ser tratados con una disección superselectiva de los niveles I y IIa, como tratamiento electivo del cuello en la cirugía inicial. Igualmente en los pacientes con carcinomas de células escamosas gloticos N0 como tratamiento electivo del cuello disecando los niveles II y III ipsilaterales a la lesión.
También en pacientes con carcinoma papilar de tiroides con ganglios linfáticos laterales clínicamente sospechosos.
Sin embargo, se necesitan estudios prospectivos, controlados y con mayor número de casos para establecer los alcances e indicaciones de este procedimiento.